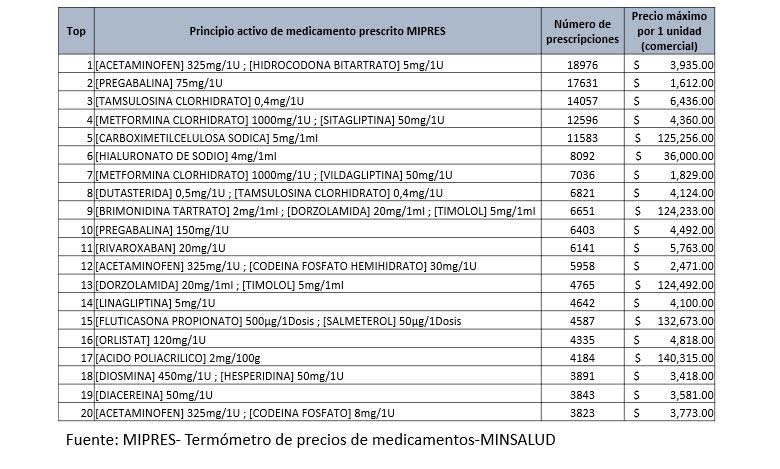
MIPRES es un aplicativo que permite la prescripción de medicamentos, procedimientos y servicios no incluidos en el plan de beneficios. Los medicamentos y servicios prescritos son pagados directamente por el Estado. El monto pagado creció rápidamente durante la segunda mitad de la década anterior. Desde entonces ha fluctúado entre dos y tres billones de pesos anuales: 80% son medicamentos, el 20% restante incluye procedimientos y servicios sociales complementarios. Esta entrada presenta algunas estadísticas descriptivas (preliminares todavía) acerca de las prescripciones de servicios sociales en lo corrido de este año (aproximadamente 20 mil).
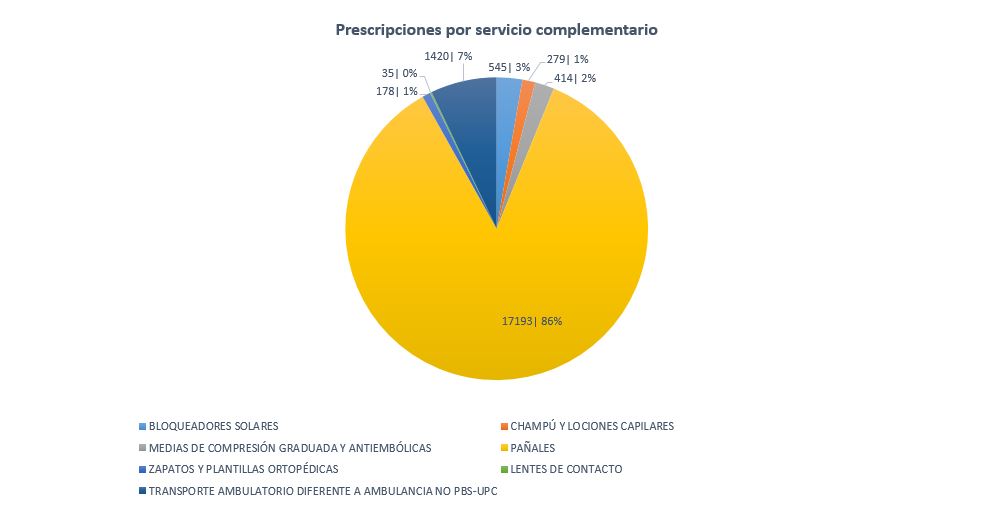
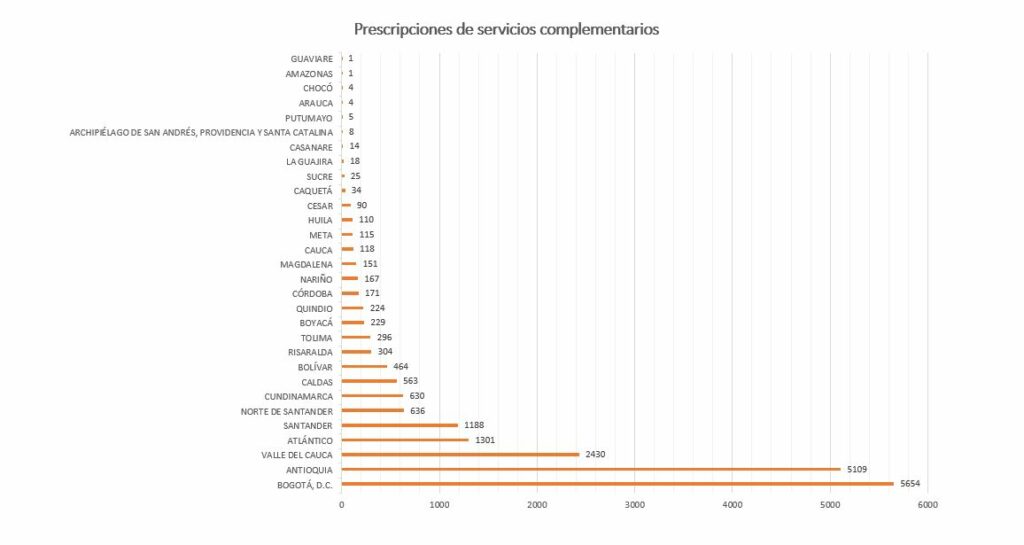
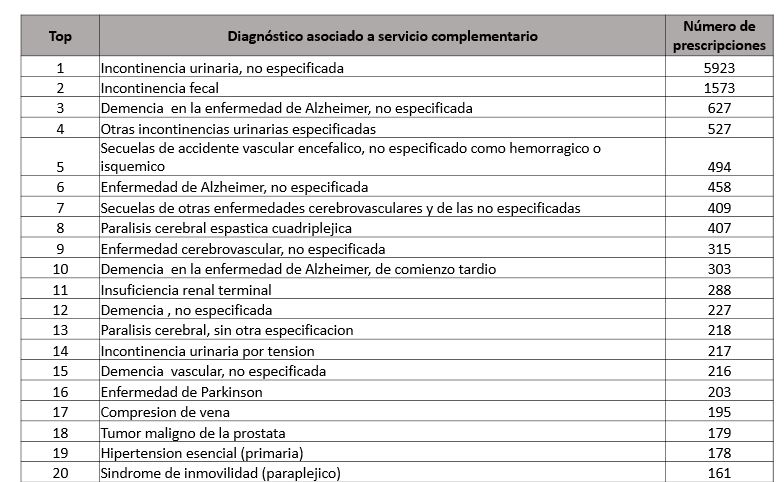
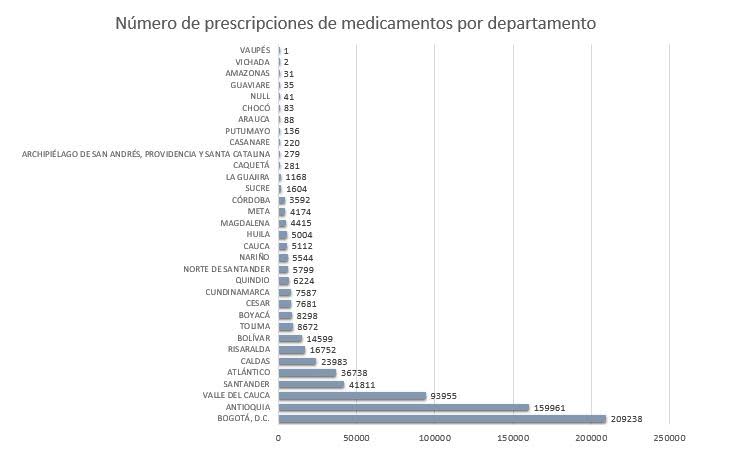
La información se resume en tres gráficos. Los pañales representan un porcentaje sustancial de todas las prescripciones. Antioquia, Bogotá y Valle del Cauca están representados más que proporcionalmente (más por concentración de la oferta de servicios de salud que por razones epidemiológicas, podemos especular) y las patologías involucradas son variadas: en algunos casos se describen meramente los síntomas, en otros casos sí se específica la patología de base.
Estos gráficos sugieren al menos tres conclusiones: 1) la desigualdad regional asociada a los servicios por fuera del plan de beneficios; 2) la necesidad de estudiar la inclusión de los pañales en el plan básico (los abusos son considerables: más de 400 pañales entregados cada mes en algunos casos; y 3) la necesidad de establecer límites razonables: ¿debe pagar el sistema de salud por champús y lentes de contacto?