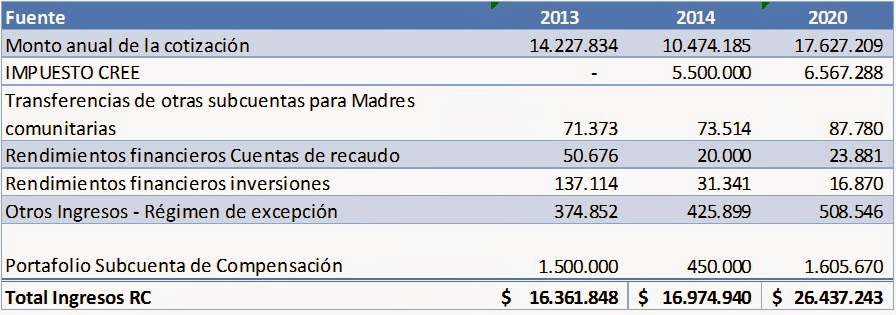
La reforma tributaria, aprobada el año anterior, cambió parcialmente la estructura de financiamiento del régimen Contributivo. La reforma reemplazó las contribuciones de los empleadores para trabajadores que devengan menos de diez salarios mínimos con un nuevo impuesto a las utilidades, el CREE. El sistema tributario colombiano castigaba la generación de empleo: la reforma corrigió un problema inveterado y ha contribuido, según las cifras disponibles, a dinamizar el empleo formal.
¿Pone en riesgo la reforma tributaria el financiamiento del sector salud? No, de ninguna manera. Los recursos del CREE son más que suficientes para sustituir las contribuciones eliminadas y garantizar un adecuado financiamiento del régimen Contributivo. El cuadro anterior muestra los cambios en la estructura de financiamiento. Las contribuciones caen casi 4,0 billones de pesos, pero el CREE aporta recursos adicionales por 5,5 billones. Con todo, los recursos disponibles aumentarán a pesar de la disminución de los excedentes de la subcuenta de compensación. La suma de las diferentes fuentes ascendería a 17,0 billones de pesos.
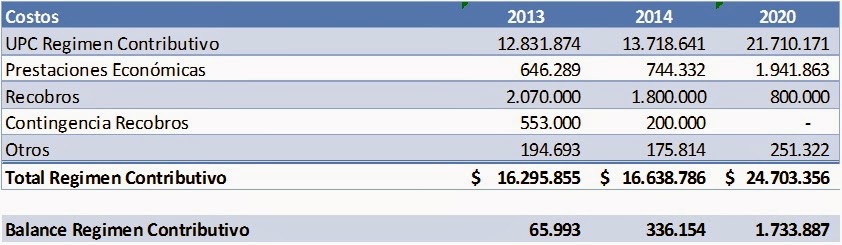
Como se muestra en el nuevo cuadro, el funcionamiento del régimen Contributivo, una vez incluidos los recobros, costaría aproximadamente 16,6 billones de pesos. Este cálculo tiene en cuenta la ampliación del POS y las nuevas medidas de regulación de precios de medicamentos. La comparación de ambos cuados (fuentes y usos) predice un superávit cercano a los 400 mil millones de pesos en 2014 (17,0-16,6).
Dos cosas quedan claras. La reforma tributaria no puso en riesgo el financiamiento del sector salud (todo lo contrario) y el cambio de la estructura de financiamiento ha contribuido a dinamizar el empleo formal (está creciendo al 7%). Con la ley Estatutaria, que consagra la salud como un derecho fundamental, los recursos de la salud son ahora (para usar la jerga presupuestaria) una inflexibilidad: el Estado, como ocurre con las pensiones, tendrá que apropiar cada año los recursos necesarios para garantizar el aseguramiento en salud de casi 50 millones de colombianos.